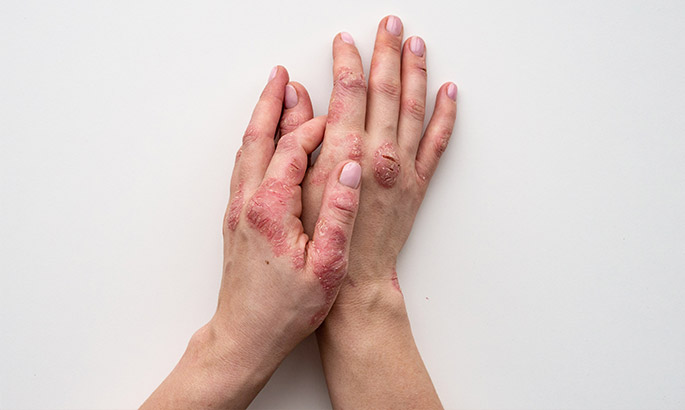
El término genérico dermatitis hace referencia a diversas enfermedades que provocan erupciones eritematosas y pruriginosas. Eccema es un sinónimo, pero a menudo se utiliza para referirse a la dermatitis atópica. Las infecciones cutáneas, como las infecciones por hongos, no se clasifican como dermatitis.
Algunos tipos sólo afectan a zonas concretas del cuerpo, como:
- dermatitis de contacto, dermatitis numular, dermatitis por estasis o dishidrosis.
Otras pueden aparecer en cualquier parte, como la dermatitis atópica o la dermatitis exfoliativa.
Algunos tipos de dermatitis tienen una causa conocida (como la dermatitis alérgica de contacto), mientras que en otros la causa es desconocida (como la dermatitis numular).
Por otro lado, el término dermatitis oncológica (o dermatitis quimioterápica o quimiodermatitis) se refiere más específicamente a uno de los desagradables efectos secundarios cutáneos que afectan a los pacientes oncológicos sometidos a quimioterapia.
Los nuevos agentes y protocolos quimioterapéuticos en oncología han permitido aumentar las tasas de supervivencia de los pacientes con cáncer. Sin embargo, este aumento en el uso ha ido acompañado de un incremento en la incidencia de efectos secundarios cutáneos y un empeoramiento de la calidad de vida de los pacientes. Por lo tanto, es necesario un tratamiento adecuado de la toxicidad cutánea asociada a los agentes quimioterapéuticos para una administración adecuada del fármaco y para mejorar la calidad de vida y los resultados clínicos.
Dermatitis: remedios para la dermatitis general y remedios naturales para la dermatitis por fármacos y tratamientos de quimioterapia.
Las terapias contra el cáncer se han vuelto más selectivas y tienen una baja toxicidad sistémica. Esto se debe a su alta especificidad. Los efectos secundarios cutáneos siguen siendo frecuentes y pueden empeorar la calidad de vida de los pacientes. Incluso, con el tiempo, pueden provocar el deseo de interrumpir la terapia antineoplásica.
No obstante, tanto si se trata de dermatitis por quimioterapia como de los tipos comunes de dermatitis genérica, existen algunos remedios que pueden aliviar la piel durante las terapias contra el cáncer. En concreto, para mantener la piel suave y reducir las molestias causadas por el cáncer, es aconsejable:
- Utilizar productos sin alcohol ni perfume, que son menos agresivos para la piel
- Lavar la piel para eliminar el maquillaje, las impurezas y la piel muerta con productos formulados con un pH neutro
- Preferir las duchas rápidas y tibias a los baños calientes que pueden reavivar el picor.
- Secar suavemente la piel dando golpecitos con una toalla sin frotar
- Hidratar la piel regularmente, incluso 2 ó 3 veces al día, con cremas hidratantes calmantes y antiinflamatorias
- Hidratar los labios aplicando manteca de cacao
- Usar ropa que no apriete, evitando las fibras sintéticas y la lana que puedan causar irritación, prefiriendo el algodón
- Beber mucha agua para mantener el cuerpo hidratado.